Seit Jahren wird in der implantologischen Gemeinschaft kontrovers diskutiert, ob und wie der Vitamin-D-Status des Patienten die Prognose dentaler Implantate und augmentativer Maßnahmen beeinflusst. Viele Praxen haben den Vitamin-D-Spiegel bereits routinemäßig in ihr präoperatives Screening integriert. Nun liegt erstmals eine evidenzbasierte, deutschsprachige S3-Leitlinie vor – entwickelt unter Federführung der Deutschen Gesellschaft für Implantologie (DGI) und der DGZMK in Zusammenarbeit mit 23 Fachgesellschaften, Organisationen und Patientenvertretungen. Die Kernbotschaft: Differenzierung statt Routine.
Hintergrund: Die neue S3-Leitlinie im Überblick
Die Leitlinie tägt den Titel ‚Relevanz der Vitamin-D-Bestimmung und -Supplementierung auf die Implantatprognose und Augmentationschirurgie‘ (AWMF-Registriernummer: 083-055, Version 1.0, Stand: August 2025, gültig bis August 2030). Sie beantwortet systematisch folgende Kernfragen:
- Erhöht ein Vitamin-D-Mangel die Komplikationsrate bei Implantatversorgungen?
- Beeinflusst der Vitamin-D-Spiegel Osseointegration, Implantatstabilität und Augmentationsergebnisse?
- Hat eine gezielte Supplementierung Einfluss auf den Kieferknochenstoffwechsel?
Die systematische Auswertung aktueller Studien liefert ein differenziertes, jedoch insgesamt heterogenes Bild. Die Evidenz wird als niedrig bis moderat eingestuft – was unmittelbar Konsequenzen für die Handlungsempfehlungen hat.

Warum Vitamin D für die Implantologie relevant ist
Vitamin D (Cholecalciferol, D₃) spielt eine zentrale Rolle im Calcium- und Phosphatstoffwechsel und damit direkt im Knochenstoffwechsel. Niedrige Vitamin-D-Spiegel können mit folgenden klinischen Risiken assoziiert sein:
- Verzögerter Knochenaufbau und eingeschränkte Osseointegration: Vitamin D ist essenziell für die Mineralisation neu gebildeter Knochenmatrix. Ein Mangel kann die Einheilungsphase verlängern und die primäre Implantatstabilität gefährden.
- Erhöhte Anfälligkeit für periimplantäre Infektionen: Vitamin D moduliert immunologische Prozesse. Ein Defizit kann die lokale Immunabwehr schwächen und das Risiko einer Periimplantitis erhöhen.
- Beeinträchtigte Augmentationsergebnisse: Hinweise aus der Literatur deuten auf einen positiven Effekt normwertiger Vitamin-D-Spiegel auf den periimplantären Knochenabbau und die Stabilität augmentativer Maßnahmen hin.
Die epidemiologische Ausgangslage ist dabei keineswegs zu unterschätzen: Rund 30 % der erwachsenen Bevölkerung weisen einen Vitamin-D-Mangel auf – in den Wintermonaten können es bis zu 50 % der Patientinnen und Patienten sein. Die Prävalenz in der implantologischen Praxis ist damit klinisch höchst relevant.
Die zentrale Leitlinienempfehlung: Individualisierung statt Pauschalierung
Trotz der pathophysiologischen Plausibilität kommt die Leitlinie zu einem klaren Schluss: Ein generelles Screening oder eine pauschale Supplementierung vor Implantationen, Augmentationen oder im Rahmen der Periimplantitistherapie ist durch die aktuelle Studienlage nicht gerechtfertigt. Dies begründet sich in der Heterogenität der vorliegenden Evidenz sowie der Tatsache, dass die Daten gesunder Patienten ohne klinisch relevanten Vitamin-D-Mangel den möglichen Effekt in einem Subkollektiv statistisch überlagern.
Stattdessen empfiehlt die Leitlinie ein individualisiertes, risikobasiertes Vorgehen – mit klaren Indikationen:
Indikationen für eine gezielte Vitamin-D-Bestimmung:
- Anamnestisch vermuteter oder bereits bekannter Vitamin-D-Mangel
- Nieren- oder Leberfunktionsstörungen (Einfluss auf Vitamin-D-Metabolismus)
- Hochbetagte Patienten (> 80 Jahre)
- Unklare Implantat-Frühverluste in der Vorgeschichte
- Wiederkehrende periimplantäre Infektionen ohne andere Erklärung
- Auffällige Wundheilungsverläufe in der Behandlungshistorie
Testmethoden:
Die Leitlinie benennt sowohl qualitätskontrollierte In-office-Finger-prick-Schnelltests als auch konventionelle Labortests als geeignete Methoden zur Vitamin-D-Bestimmung (25-OH-Vitamin-D). Eine routinemäßige Diagnostik von Vitamin-D-Rezeptorpolymorphismen wird hingegen ausdrücklich nicht empfohlen.
Supplementierung bei bestätigtem Mangel:
Liegt ein gesicherter Mangel vor, kann eine präoperative Supplementierung erwogen werden. Ziel ist die Reduktion postoperativer Entzündungsreaktionen und Schwellungen sowie die Unterstützung des Kieferknochenstoffwechsels. Dabei gilt: Supplementierung setzt ein Monitoring voraus. Folgemessungen sind erforderlich, um den Verlauf des Spiegels unter Therapie zu kontrollieren – denn auch die Kehrseite ist leitlinienrelevant.

Achtung: Das Risiko der Hypervitaminose
Die Leitlinie widmet dem Thema Überdosierung besondere Aufmerksamkeit – und das aus gutem Grund. Drei Punkte sind hier klinisch entscheidend:
- Intoxikationsrisiko bei Überdosierung: Eine Hypervitaminose D kann schwerwiegende Nebenwirkungen verursachen (Hyperkalzämie, Nierenschäden). Dies ist keine akademische Randerscheinung, sondern eine reale klinische Gefahr bei unkontrollierter Supplementierung.
- Negativer Einfluss auf die Implantatprognose: Eine Studie aus dem Jahr 2024 liefert Hinweise auf einen negativen Einfluss einer Hypervitaminose auf die Implantatprognose. Zu viel ist also ebenso problematisch wie zu wenig.
- Monitoring als Pflicht: Eine Supplementierungsempfehlung ohne begleitende Spiegelkontrolle ist nicht leitlinienkonform. Folgemessungen sind zwingend.
Empfehlungen für Ihre Patienten: So führen Sie das Gespräch
Die Leitlinie stellt klar, dass Zahnärztinnen und Zahnärzte die vorhandene Evidenz im Rahmen einer individuellen Risiko-Nutzen-Abwägung in das Beratungsgespräch einbeziehen sollen. Für die Patientenkommunikation empfehlen sich folgende Punkte:
- Anamnesebogen aktualisieren: Fragen Sie aktiv nach einem bekannten Vitamin-D-Mangel, laufender Supplementierung sowie Nieren- und Lebererkrankungen.
- Risikogruppen identifizieren: Hochbetagte Patienten, Menschen mit Systemerkrankungen oder auffälliger Vorgeschichte sind gezielt anzusprechen.
- Transparenz schaffen: Erklären Sie, dass ein generelles Screening nach aktueller Leitlinie nicht indiziert ist – und begründen Sie dies mit der Datenlage. Das schafft Vertrauen.
- Keine unkontrollierte Eigentherapie: Patienten, die eigenständig hochdosierte Vitamin-D-Präparate einnehmen, sollten über das Hypervitaminose-Risiko und die Notwendigkeit einer ärztlichen Begleitung aufgeklärt werden.
- Interdisziplinäre Abstimmung: Bei gesichertem Mangel empfiehlt sich die Abstimmung mit dem behandelnden Hausarzt oder Endokrinologen bezüglich Supplementierungsdosis und Monitoring.
Ausblick: Forschungsbedarf und Weiterentwicklung der Leitlinie
Die Autorinnen und Autoren betonen ausdrücklich den Bedarf an weiteren hochwertigen Studien. Zukünftige Forschung sollte insbesondere untersuchen: den Einfluss der Dauer eines bestehenden Vitamin-D-Mangels, die klinische Bedeutung starker Schwankungen des Vitamin-D-Spiegels sowie mögliche Auswirkungen einer Überdosierung auf den Kieferknochenstoffwechsel. Die Leitlinie ist bis August 2030 gültig – eine Aktualisierung auf Basis neuer Evidenz ist damit perspektivisch zu erwarten.

Fazit: Leitlinienkonform handeln – individuell denken
Die neue S3-Leitlinie schafft Klarheit in einer lange uneinheitlich gehandhabten Frage. Für die implantologische Praxis bedeutet das: Weg vom Reflexscreening, hin zu einer gezielten, anamnesegestützten Risikoeinschätzung. Vitamin D ist klinisch relevant – aber nur bei den Patientinnen und Patienten, bei denen es relevant ist. Wer das Prinzip der individualisierten Medizin konsequent anwendet, handelt nicht nur leitlinienkonform, sondern auch im besten Interesse seiner Patientinnen und Patienten.

Autorin: Ester Hoekstra, M.Sc., M.Sc.
Quelle
DGI, DGZMK: Relevanz der Vitamin D-Bestimmung und -Supplementierung auf die Implantatprognose und Augmentationschirurgie. Langfassung, Version 1.0, 2025. AWMF-Registriernummer: 083-055. https://register.awmf.org/de/leitlinien/detail/083-055
Blogartikel Leitlinie Vitamin D und Implantate
VitaminD Implantate Blogartikel
Infografik Leitlinie Vitamin D und Implantate
Vitamin D und Zahnimplantate
Im Gegensatz zu einer Karies, die den Zahnschmelz und das Dentin im Kronenbereich betrifft, greift die Wurzelkaries vor allem die tieferen Bereiche des Zahnes an und entsteht apikal an der Schmelz-Dentin-Grenze und am Wurzelzement. Die Wurzelkaries ist auch als Alterskaries oder Zahnhalskaries bekannt. Eine Wurzelkaries breitet sich eher oberflächlich und nicht so tief in Richtung Pulpa aus (Zahnmark) als die koronale Karies, was durch die Pufferwirkung des Sulcusfluids erklärt werden kann. Sie ist häufiger an vestibulären als an lingualen Wurzeloberfläche lokalisiert und insbesondere bei älteren Patienten an Approximalflächen zu finden.
Wie entsteht Wurzelkaries?
Wurzelkaries kann entstehen durch Attachmentverlust, zum Beispiel nach einer Parodontitis-Behandlung, Trauma, KFO-Behandlung oder altersbedingt. Die freiliegenden Wurzeloberflächen sind für den Biofilm und somit für Bakterien leicht zugänglich. Gerade diese Areale sind für die Patienten oft schwer zu pflegen. Die Oberfläche der Wurzel ist mit eine Schicht Wurzelzement bedeckt, die durch verschiedene Verfahren wie das Putzen, Entfernen von Zahnstein, Polieren oder Kürettieren entfernt worden sein. Aber auch wenn das Wurzelzement noch intakt ist, ist es leicht angreifbar für Bakterien, da das darunter liegende Wurzeldentin aus 30% organischen Materialien, hauptsächlich Kollagen, bestehen. Das leicht anzugreifenden freiliegende Kollagen ist ein einfacher Anhaftungspunkt für Bakterien. Oft werden bei früheren Läsionen Laktobazillen oder Bifidobakterien angetroffen, die im koronalen Bereich erst bei fortgeschrittenen Dentinkavitäten häufig sind. Es ist außerdem bekannt, dass Dentin gegenüber einer Demineralisation empfindlicher ist als Zahnschmelz. Das gilt auch für die Zementschicht.
Gefährdete Patientengruppen
Die Wurzelkaries befällt vorwiegend Menschen im höheren Lebensalter und Pflegebedürftige und davon gibt es immer mehr. Früher war es so, wenn Zähne bis ins hohe Alter erhalten wurden, schlug spätestens die Parodontitis zu, mit dem Ergebnis des Zahnverlustes. Wurzelkaries hatte bei den wenigsten Menschen bislang Gelegenheit sich zu der zweiten Form der Karies zu entwickeln. Da die Prävention immer wichtiger geworden ist, und damit auch bis ins höhere Alter die eigenen Zähne behalten werden können, hat Wurzelkaries mehr Gelegenheit sich zu entwickeln. Wir sehen vor allen bei den älteren Patienten die Änderung der motorischen Fähigkeiten, aber auch das Ernährungsverhalten und die Mundpflege kann sich im Laufe der Jahre verändern und dadurch das Kariesrisiko modifizieren. Bei der Nahrung kann die Kaufunktion eingeschränkt sein, wodurch immer mehr zu kariogenen statt frischen Lebensmitteln, wie Gemüse und Obst, gegriffen wird. Zudem hat das Pflegepersonal oft zu wenig Zeit bei deren Patienten die Mundpflege adäquat durchzuführen oder zu wenig Kenntnis wie eine optimale Mundhygiene aussieht in verschiedene Situationen, wie Implantate und ZE. Durch Erkrankungen und Medikamente (Polypharmazie) kann auch eine Reduktion der Speichelbildung entstehen, wodurch die Oral Clearance weniger wird. Der Speichel unterstützt die Oral Clearance von Nahrungsbestandteile aus der Mundhöhle, hat Pufferfunktion und ist durch die Übersättigung mit Kalzium und Phosphat kariesprotektiv. Bei Xerostomie fehlt diese Funktion.
Diagnose der Wurzelkaries
Die Diagnose von aktiver Wurzelkaries ist abhängig von der Beurteilung von Farbe, Struktur, Aussehen, Kavitation und der Nähe zur Gingiva. Klinischen Inspektion und taktilen Untersuchung reichen in den meisten Fälle aus. Röntgenologie kann vor allem im approximalen Bereich ein zusätzliches Tool sein. Aktive, voranschreitende Läsionen weisen eine bei Sondierung erweichte, lederartige Oberfläche auf. Inaktive Läsionen haben eine harte, oft sehr dunkel verfärbte Oberfläche. Eine in vivo durchgeführte Studie zeigt vielversprechende Resultate im Hinblick auf korrekte Messungen von Effekten von Remineralisationsinterventionen auf individuelle Läsionen. In-vitro-Studien haben gezeigt, dass eine mineralisierte Oberflächenzone die Kinetik der Wasserverdunstung und die Oberflächentemperatur beim Trocknen beeinflusst. Temperaturveränderungen können durch Messung der Wärmeabstrahlung mit Hilfe der Wärmebildtechnik überwacht werden. Allerdings gibt es dieses Verfahren noch nicht auf dem Markt (Yang V, Zhu Y, Curtis D et al. 2020).
Wurzelkaries behandeln
Die Behandlung von Wurzelkaries erfordert das Überwinden vieler Herausforderungen. Die Trockenlegung ist erschwert, weil die Wurzelkaries oft in der Nähe der Gingiva auftritt, damit können feuchtigkeitsempfindliche Materialien wie Komposite nur bedingt eingesetzt werden. Außerdem können älteren, pflegebedürftigen Patienten eventuell nicht auf dem Zahnarztstuhl in der Praxis, sondern müssen im Pflegeheim behandelt werden, wodurch es erschwert wird, die Umstände zu kreieren, die für eine adäquate Füllungstherapie notwendig sind. Bei nicht kavitierten Wurzelkariesläsionen sollte eine Arretierung mit zum Beispiel einer Zahnpasta mit 5.000 ppm eingesetzt werden. Bei der Präparation sollten die überhängenden Schmelzränder entfernt werden, um die Zugänglichkeit für die häusliche Mundhygiene zu verbessern. Ob eine Füllungstherapie sinnvoll ist oder nicht, hängt unter anderem von der Möglichkeit der häuslichen Plaqueentfernung und Fluoridzufuhr ab. Bei viele Hochrisikopatienten werden diese allerdings nicht verlässlich gewährleistet sein. Wenn die Kavität approximal (also schwer zugänglich) auftritt oder ein erhöhtes Kariesrisiko durch eingeschränkte häusliche Mundhygiene vorliegt, kann für die Füllungstherapie entschieden werden, Restaurationsmaterialien wie Komposite oder Glasionomerzemente zu verwenden.
Gefahren bei nicht rechtzeitiger Behandlung
Bei nicht rechtzeitiger Behandlung kann es zu einer Pulpitis kommen, welche von Schmerzen begleitet werden kann. Studien zeigen, dass sich im Dentin der Wurzel weniger Dentinkanälchen befinden als im Dentin der Krone. Es befindet sich bereits in einem reiferen Stadium, wodurch die Pulpa sich im Laufe des Alters zurückzieht und dementsprechend die gleichen Defekte im jüngeren Alter und im Dentin der Krone schmerzhafter wären. Der Wurzelkaries kann außerdem zum Zahnbruch führen, da der Wurzelkaries sich nicht nur nach apikal ausbreitet, sondern auch perikoronal. Es könnte in den schlimmsten Fällen zu Zahnverlust führen.
Präventionsmöglichkeiten
Eine Reihe von Maßnahmen können dazu beitragen, die Bildung von Wurzelkariesläsionen zu reduzieren oder ganz zu verhindern. Als Erstes gilt es, die Risikofaktoren individuell zu identifizieren und entsprechend zu beeinflussen. Defizite der Mundhygiene können in der Prophylaxe einfach festgestellt werden durch die Aufnahme eines Plaque- und Blutungs-Indexes. Anhand dieser Ergebnisse können gezielte individuelle Mundhygiene-Instruktionen gegeben werden mit gegebenenfalls angepassten Hilfsmitteln, wie zum Beispiel einem Tennisball um den Griff der Zahnbürste. Zudem kann zusätzliche Fluoridierung mit zum Beispiel Lacken oder das tägliche Putzen mit einer 5000 ppm Zahnpasta als Kur auch eine Maßnahme sein, von der diese Patientengruppe profitieren kann. Mit einer Ernährungsanamnese kann evaluiert werden, ob regelmäßig Nahrung aufgenommen wird, die zur Kariesentstehung beiträgt. Menge und Frequenz der Zufuhr von niedermolekularen Kohlenhydraten sind mitunter auch verantwortlich für die Wurzelkaries. Bei der Inspektion sollten Patienten auch auf verminderten Speichelfluss gescreent werden. Eventuelle Abklärung einer noch nicht diagnostizierten Allgemeinerkrankung oder eventuelle Anpassung der Medikamente können diese Patienten ebenfalls helfen. Auch zwischendurch zuckerfreie, Kaugummis oder Lutschbonbons zu kauen beziehungsweise zu lutschen kann Abhilfe schaffen.
Bezvershenko Quellen: Schwendicke F, Göstemeyer G, Die zweite Form der Karies: Wurzelkaries, https://www.pnc-aktuell.de/prophylaxe/story/die-zweite-form-der-karies-wurzelkaries__8317 Mantourani M, Fenlon M, Beighton D, Association between Bifisobacteriacease and the clinical severitiy of root caries lesions. Oral Microbiol Immunol, 2009;24(1):32-7 Baginska J, Stokowska W. Pulpal involvement-roots-sepsis index: a new method for describing the clinical consequences of untreated dental caries. Med Princ Pract. 2013;22(6):555-60. doi: 10.1159/000354193. Epub 2013 Aug 13. PMID: 23949116; PMCID: PMC5586805 Yang V, Zhu Y, Curtis D et al., Thermal Imaging of Root Caries in Vivo, J Dent Resn2020; DOI:10.1177/0022034520951157 Scholz J, Buchalla W. Wurzelkaries kennen, erkennen, erfolgreich therapieren, ZWR Das Deutsche Zahnärzteblatt 2019; 128:502-509 Georg Thieme Verlag KG Stuttgart. doi:10.1055/a-1011-7974
Der folgende Beitrag führt durch die komplexen Wege der Ausbildung zur Dentalhygieniker/-in. Er beleuchtet die verschiedenen Ausbildungspfade von traditionellen Fortbildungen bis hin zu Bachelorstudiengängen und bietet einen detaillierten Einblick in die Möglichkeiten, diesen Beruf zu ergreifen und weiterzuentwickeln.
Laut der Broschüre der Bundeszahnärztekammer und der kassenzahnärztlichen Bundesvereinigung 2024 leiden unter den jüngeren Senioren (65- bis 74-jährigen) 19,8 Prozent an einer schweren Parodontitis. Im Jahr 2005 waren das noch 44,1 Prozent. In der gleichen Altersgruppe haben 44,8 Prozent der Personen an einer moderaten Parodontitis gelitten, wobei das 2005 noch 47,9 Prozent waren. Unter den jüngeren Erwachsenen (35- bis 44-jährige) sind die Zahlen wie folgt: schwere Parodontitis 8,2 Prozent (in 2005 17,4 Prozent) und moderate Parodontitis 43,4 Prozent (in 2005 53,6 Prozent). Wie an den Zahlen zu erkennen ist, sind die Fälle rückläufig. Unserer Meinung nach, und da sind wir nicht allein, liegt das an den vielen weitergebildeten Zahnmedizinischen Fachangestellten, auch bekannt unter den Bezeichnungen Zahnmedizinische/-r Prophylaxeassistent/-in (ZMP) und Dentalhygieniker/-in (DH). Nun gibt es verschiedene Möglichkeiten, die Berufsbezeichnung DH zu erwerben. Die Frage, welche Art von Aus- und Weiterbildung zur DH sinnvoll ist, lässt sich nicht so einfach beantworten. Definieren wir allerdings erst mal, was eine DH ist. Laut Wikipedia, wo viele gerne ihre Information einholen, ist eine DH: „Ein Zahnmedizinischer Fachangestellter, der eine Aufstiegsfortbildung im Fachbereich Prophylaxe absolviert hat. Schwerpunkt ist der Bereich der Parodontologie. Das Aufgabengebiet ist die begleitende Therapie von Zahnbett- und Zahnfleischerkrankungen. Dabei informiert der Dentalhygieniker über Zahn- und Mundgesundheit. Des Weiteren liegt ein Aufgabenbereich eines Dentalhygienikers in der Erhaltungstherapie und Nachsorge parodontaler und periimplantärer Erkrankungen.“ Die Bundeszahnärztekammer sieht das genauso. Es ist also keine reine Ausbildung, sondern eine Weiterbildung oder Aufstiegsfortbildung, nachdem die Ausbildung zur ZFA erfolgreich absolviert ist. Also erst drei Jahre Ausbildung zur ZFA, danach noch weiterlernen. Nach der Ausbildung zur ZFA gibt es verschiedene Mögichkeiten zum Ziel DH.
Geburt der DH
In das Jahr 1906 hat der Zahnarzt Alfred Fones sein Stuhlassistentin und Nichte Irene M. Newman trainiert, Zähne zu reinigen und andere präventive Maßnahmen bei Kindern durchzuführen. So wurde sie die weltweit erste Dentalhygienikerin. Im Jahr 2013 begründete Alfred Fones eine eigene Dentalhygieneschule in Conneticut. Die erste amerikanische Dental Hygienists Association wurde 1923 gegründet. Seitdem ist aus dem Dental Hygienist ein stetig wachsender Beruf geworden mit der Möglichkeit des Bachelorstudiums und anschließendem Masterstudium in Dentalhygiene. In manchen Staaten darf der DH Anästhesie geben, in anderen wiederum nicht. In Kanada ist seit 1950 der Beruf der DH ein Begriff, seit 1974 in Neuseeland, seit 1975 in Australien. In unserem Nachbarland Niederlande gibt es die DH seit 1967, zunächst als Weiterbildung wie in Deutschland und seit 1997 als dreijähriges Bachelorstudium. Damit ist die DH ein eigenständiger Beruf, also ohne die Ausbildung zur ZFA. Seit 2004 ist es ein vierjähriges Bachelorstudium (210 ECTS = ca. 7.350 Stunden), damit es den internationalen Anforderungen besser entspricht. Die DHs der Niederlande dürfen seit 1997 auch sogenannt funktionell selbstständig Anästhesie mittels Injektion geben. Es muss im Auftrag vom Zahnarzt sein, aber nicht unter Aufsicht. Was bedeutet, dass der Zahnarzt auch am anderen Ende der Welt sein darf, aber vorher (schriftlich) den Auftrag gegeben haben muss. Die gleichen Aufgaben, die eine Deutsche DH hat (Prävention und Behandlung von Parodontopathien), darf eine niederländische DH selbstständig durchführen, also ohne Aufsicht eines Zahnarztes, sogar in einer eigenen Praxis ohne Überweisung von einem Zahnarzt. Im Jahr 1973 eröffnete in Zürich die erste Dentalhygieneschule, wobei 20 Schülerinnen nach zwei Jahren 1975 ihren Abschluss erhielten. Eine Basis für die Entwicklung eines Tätigkeitsfeldes oder einer Definition von Ausbildungscurricula für DHs als eine Berufsgruppe wurde in Deutschland erstmals im Jahr 1993 im Gesundheitsstrukturgesetz erwähnt. Im Jahr 1994 richtete die Bundeszahnärztekammer einen ersten Pilotfortbildungsgang für DHs ein, wobei die Zahnärztekammern in Hamburg und Westfalen-Lippe in Münster schnell folgten. Erst im Jahr 1999 ist durch die Bundeszahnärztekammer eine Musterfortbildungsordnung verabschiedet worden. Die DH ist international schon viellänger ein Begriff, wie oben schon beschrieben. In Deutschland müssen zunächst die Ausbildung zur ZFA und je nachdem, anschließend die Weiterbildung zur ZMP/ZMF sowie einige Jahre im Beruf absolviert werden, bevor die DH-Weiterbildung angefangen werden kann.
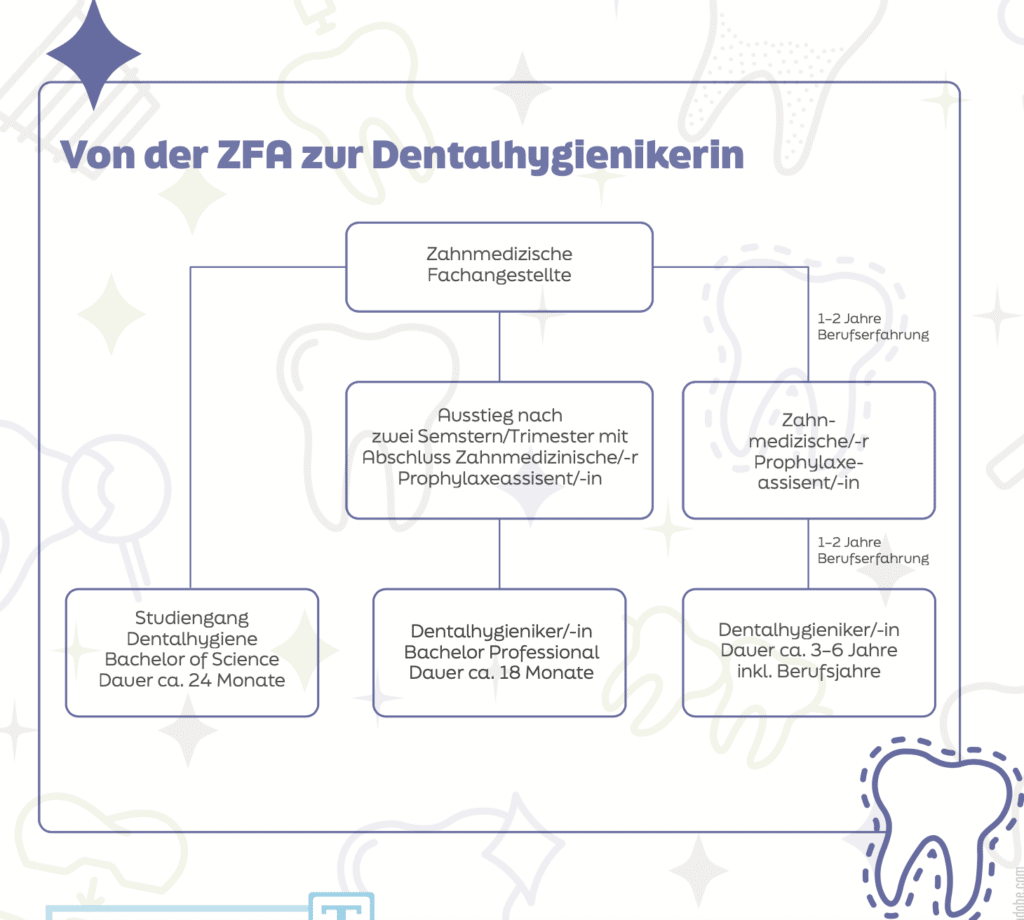
Kammer DH
Laut der Bundeszahnärztekammer bildet die höchste Ebene des stufenweisen, modularen Fortbildungssystems gegenwärtig das Berufsbild der Dentalhygienikerin. Nach internationalem Vorbild ist ihr Aufgabengebiet in der Praxis primär die umfassende orale Prophylaxe im Rahmen der Vor- und Nachbehandlung parodontaler Erkrankungen. Die intensive Beratung und Motivation der Patienten zur häuslichen Prophylaxe gehören ebenso zu ihrem Verantwortungsbereich wie die Assistenz bei allen komplizierten Behandlungen im Zahn-, Mund- und Kieferbereich (das Assistieren ist International nicht immer so). Die DH-Weiterbildung der Kammer beinhaltet ca. 800-950 Stunden und kann an verschiedenen Zahnärztekammern absolviert werden. Seit 2024 bieten die Zahnärztekammern in Hamburg, Bremen, Westfalen-Lippe, Niedersachsen, Stuttgart, Berlin und München die Aufstiegsfortbildung zur DH an. Auch einige private Anbieter bilden DHs aus, zum Beispiel in Leipzig und Witten, wobei viele Kammern die Aufstiegsfortbildungen der privaten Anbieter nicht anerkennen. Die Inhalte sind u. a. Naturwissenschaften, Präventivmedizin, Rechtsgrundlagen, Psychologie und Pädagogik, Anatomie, Physiologie, Pathologie, Untersuchung und Befund, Ätiologie und Pathogenese der Parodontopathien, Ergonomie, Dermatologie, Allgemeinmedizin, Pharmakologie, Orale Pathologie, Rhetorik, Administration und Dokumentation, Röntgenologie, praktische Durchführung präventiver parodontologischer Behandlungen und auch Kariologie. Die Dauer der Aufstiegsfortbildung ist unterschiedlich. Sie variiert zwischen sechs und zwölf Monaten. Voraussetzung für das Antreten zur Weiterqualifizierung sind die abgeschlossene ZMP-Qualifizierung und unter Umständen auch ein bis zwei Jahre Berufserfahrung als ZMP. Außerdem muss eine aktuelle Zertifizierung für einen Erste-Hilfe-Kurs vorliegen. Bei manchen Kammern wird die Weiterbildung modular angeboten, bei anderen wiederum nicht. Manchmal findet zunächst der theoretische Teil mit anschließender Prüfung statt und anschließend die praktischeAusbildung. Bei einzelnen Kammern wird sowohl theoretisch als auch praktisch gleichzeitig ausgebildet.
Bachelor of Science DH (B.Sc.)
Seit 2014 gibt es die Möglichkeit, das Bachelorstudium (B.Sc.) zu Dentalhygiene in Deutschland zu absolvieren, unter anderem an der SRH Hochschule für Gesundheit in Leverkusen, EUFH in Köln und Medical School 11 in Heidelberg. Das Studium sorgt für einen „Shortcut“, da es nicht notwendig ist, erst die ZMP (oder ZMF) abgeschlossen zu haben. Nach der Ausbildung zur ZFA und ca. ein bis drei Berufsjahren als ZFA kann mit dem Studium begonnen werden. Sowohl mit Abitur als auch mit Fachhochschulreife in Verbindung mit einer abgeschlossenen ZFA-Ausbildung. Leider ist es in Deutschland nicht möglich, das Studium ohne ZFA-Ausbildung anzutreten. Insgesamt sechs Semester (180 ECTS = ca. 5.400 Stunden) sind für den Abschluss Bachelor of Science notwendig, wobei die ersten zwei Semester die Ausbildung zur ZFA beinhalten. Bei einem bestehenden Abschluss der Ausbildung zur ZFA kann im dritten Semester eingestiegen werden und das Studium um zwei Semester eingekürzt werden. Die Wissenschaft hat bei den Studiengängen einen hohen Stellenwert und eine Bachelorarbeit bildet den Abschluss, genau wie eine Patientenfallvorstellung Pflicht ist. Oft besteht es aus drei Säulen; Säule eins ist die Präsenzphase am Campus/Online, die zweite Säule ist der Praxistransfer bei einem Arbeitgeber und die dritte Säule ist die Selbstlernphase. Mit dem Abschluss kann danach auch ein akademischer Master angestrebt werden, sogar eine Promotion ist eine Möglichkeit. Oft ist der Anteil an praktischer Ausbildung am Patienten geringer als bei der Weiterbildung der Kammer und dem Bachelor Professional DH. Die Inhalte sind u. a. wissenschaftliches Arbeiten, naturwissenschaftliche Grundlagen, Anatomie, Physiologie, Pathologie und Pathophysiologie, Mikrobiologie, Orale Erkrankungen, Medizintechnik, Medizinprodukte, Pharmakologie, Public Health, Rechtliche Aspekte, qualitative und quantitative Forschung, Informationstechnik, Qualitätsmanagement, Telemedizin, Vorklinik und Klinik. In den Semestern müssen Hausarbeiten geschrieben werden, manchmal auch Präsentationen gehalten werden, aber auch das praktische Arbeiten am Phantom und am Patienten steht im Fokus dieses Studiengangs. Die Präsenzphase an einer Hochschule ist oft geringer, dementsprechend halten es viele für eine gute Wahl, um neben Familie und Arbeit ihre Ziele zu ermöglichen.
Bachleor Professional DH (DH BA)
Ergänzend zur Aufstiegsfortbildung DH kann ein Berufsbachelor (Bachelor Professional) in Dentalhygiene nach dem Berufsbildungsgesetz erworben werden. Die Fortbildung entspricht inhaltlich in etwa den Fortbildungen zur Zahnmedizinischen Prophylaxeassistentin (ZMP) und zur Dentalhygienikerin (DH). Mit mindestens 1.200 Unterrichtsstunden ist sie der Niveaustufe 6 des Deutschen Qualifikationsrahmens (DQR) zugeordnet. Im Jahr 2023 ist eine Musterfortbildungsverordnung für die DH BA verabschiedet worden. Noch nicht viele Kammern oder private Anbieter bieten diese DH BA nach der Musterfortbildungsverordnung an. Die Zahnärztekammer Westfalen-Lippe ist eine davon. Die DH BA kann folgendermaßen aufgebaut sein: In Modul 1 wird Basiswissen zur Prävention von Karies, Gingivitis und Parodontitis vermittelt, mit dem Beginn der praktischen Behandlungen unter Begleitung von erfahrenen Dozent/-innen. Als Abschluss dieses Moduls wird eine Prüfung abgelegt. In Modul 2 wird das Wissen vertieft mit u. a. mehr praktischen Übungen und mehr theoretischem Wissen, wobei auch die Vorstellung eines Patientenfalls und das Führen eines Testatheftes Pflicht ist. Auch nach diesem Modul wird eine Prüfung abgelegt. Nach erfolgreich absolvierten Modulen 1 und 2 besteht die Möglichkeit, als ZMP zu arbeiten. Ab Modul 3 wird sich dann mehr der Parodontologie gewidmet, wobei zuerst die Theorie vermittelt wird, gefolgt von einer schriftlichen Prüfung. Im Abschlussmodul (Modul 4) findet hauptsächlich die praktische Ausbildung der zukünftigen DH BA statt. Neben der Arbeit am Patienten sind verschiedene Aufgaben zu erfüllen, wie z. B. ein Testatheft oder auch eine Fallvorstellung eines Parodontitispatienten. Nach dem Absolvieren aller vier Module ist es erlaubt, den beruflichen Titel Dentalhygieniker/-in Bachelor Professional zu benutzen. Insgesamt dauert die DH BA ca. 18 Monate. Bei manchem Anbieter wird es auch in drei Trimestern angeboten.
Kosten
Die Investition für diese verschiedenen Aus- und Fortbildungsmöglichkeiten liegt, je nach Anbieter, im Bereich von insgesamt 10.000 bis 25.000 Euro. Je nachdem, was die Vorausbildungsvoraussetzungen sind und ob noch Material wie Instrumente oder Übungsköpfe angeschafft werden müssen. Bei den verschiedenen Anbietern können auch verschiedene Fördermöglichkeiten vorhanden sein. In Niedersachsen gibt es zum Beispiel die NBank, in ganz Deutschland sind Förderungen für Aufstiegsfortbildungen durch BAföG möglich. Welche Fördermöglichkeiten für die entsprechende Qualifizierung vorhanden sind, weiß meistens der Anbieter und kann Auskunft geben.
Welcher Weg am besten ist, ist nicht pauschal zu sagen. Es muss zu der Person (Lerntyp), der persönlichen Situation, dem Ziel (auch späteren Zielen) und der Praxis passen. Bei allen drei Formen ist auch eine Anstellung in einer Zahnarztpraxis unerlässlich, da praktisch geübt werden muss. Nach dem Erreichen des Ziels, DH, sind die Aufgaben und Arbeitsbereiche laut Zahnheilkundegesetz für alle DHs gleich, egal mit welchem Abschluss. Anders ausgedrückt: Egal welchen Weg man wählt, DH zu werden, nach dem Abschluss darf jeder die gleiche Arbeit machen. Auch gibt es keinen Unterschied im Gehalt nach Abschluss.
Aufgabenfelder einer DH
- Ernährungsprotokoll erheben und analysieren
- Individuelle Ernährungspläne für Patienten erstellen
- Über systemische und lokale Fluoridierungsmaßnahmen beraten
- Erstellen von individuellen Fluoridierungsprogrammen
- Anamnese erheben und behandlungsspezifisch interpretieren
- Erste Interpretation von Röntgenbildern
- PAR-Befunde aufnehmen (ST, CAL, REZ, Furkation, Beweglichkeit)
- Testverfahren zur Bestimmung des Karies- und Parodontitisrisikos
- Mundhygiene-Indizes (PI und BI) aufnehmen und interpretieren
- Patienteninformation über Mundkrankheiten und deren bestmögliche Behandlung
- Versiegelung, Anlegen von Kofferdam, Füllungen rekonturieren und polieren
- Entfernung von weichem und hartem sowie klinisch erreichbarem supra- und subgingivalen Biofilm und Konkrementen an Zähnen, Zahnwurzeln und Implantatoberflächen
- Entfernung überstehender Restaurationsränder
Quelle: Delegationsrahmen ZÄKWL
Interview Zahnarzt Lennard Bertram
Herr Bertram, Sie betreiben eine eigene Praxis in Leer (Ostfriesland) und hatten in April 2024 zehnjähriges Jubiläum. Herzlichen Glückwunsch! Sie haben eine Praxis mit drei Zahnärzten, drei ausgelernten Dentalhygienikerinnen, einer Assistentin, die zurzeit den Studiengang zu DH macht, einer, die mitten in der Ausbildung zur ZMP ist, und Sie beschäftigen noch viele andere gut qualifizierte Mitarbeiter. Die Frage, die sich vielleicht vielen stellt ist, warum brauchen Sie eigentlich eine DH in der Praxis?
Unsere Praxis ist ambitioniert, dem Patienten die längste und beste Mundgesundheit zum besten Preis-Leistungs-Verhältnis zu ermöglichen. Hier sind Dentalhygienikerinnen unerlässlich. Jede zahnärztliche oder kieferorthopädische Maßnahme bedarf der Unterstützung durch dentalhygienische Maßnahmen zum Erhalt der natürlichen Zahnhartsubstanz, Erhalt von Restaurationen und Füllungen, Erhalt von Zahnimplantaten und zur Vermeidung von neuen Hartsubstanzdefekten oder neu entstehenden Zahnfleischentzündungen.
Diese Leistungen sind vom Zahnarzt nicht erbringbar – und da wir fortschrittliche Zahnmedizin und Kieferorthopädie zum Wohle der Patienten anbieten wollen, sind Dentalhygienikerinnen unverzichtbar.
Dann kommt sofort die nächste Frage bei mir hoch. Warum haben Sie so viele DHs in der Praxis? Reicht eine DH nicht?
Pro Zahnarzt kann man circa zwei DHs an Arbeitsbedarf rechnen. Es ist mir wichtig, jedem Patienten zu ermöglichen, das Angebot der DH auch annehmen zu können. Meistens sind wir schon Wochen und Monate im Voraus ausgebucht – der Bedarf ist da.
Können Sie denn ohne DHs in der Praxis arbeiten?
Ich könnte ohne DH’s in der Praxis arbeiten, da ich selbst als Zahnarzt sämtliche Leistungen der DH auch durchführen darf. Der Tag hat aber nur 24 Stunden – soll heißen wer soll wann den Bedarf an Dentalhygiene auffangen?
Herr Bertram, was machen die DHs in der Praxis, wodurch sich Ihr Arbeitsalltag erleichtert? Nur die PAs oder auch noch andere Sachen wodurch es in der Praxis besser läuft?
Neben den oben erwähnten enger dentalhygienischen Maßnahmen können Dentalhygienikerinnen zum Beispiel auch Kariesinfiltrationen durchführen, Attachments für invisalign kleben oder andere Non-Prep-Füllungen durchführen. Auch organisatorisch sind DHs sehr gut in der Lage, mich zu unterstützen.
Sie haben seit Kurzem eine Kooperation mit TRIMED geschlossen, eine neue Akademie für zahnmedizinische und medizinische Berufe, die unter anderen eine Ihrer Mitarbeiterinnen gegründet hat. Warum ist Ihnen diese Kooperation wichtig?
Natürlich um meine Mitarbeiterin und Ihre Ko-Gründerinnen zu unterstützen. Die Weiterentwicklung von Fachpersonal ist mir wichtig, dadurch steigert sich die Qualität der Behandlung in der Praxis. Außerdem ist es für manche oft schwierig, die weiten Strecken zu einer Fortbildung zu fahren, da sie zum Beispiel noch kleine Kinder haben und nicht so flexibel sind. Wenn es in der Region eine Möglichkeit für Fort- und Weiterbildung gibt, können mehr lehrgierige ZFAs sich weiterentwickeln, was nur positiv ist für alle Patienten.
Eine letzte Frage noch für Sie Herr Bertram, die sich bestimmt viele Praxisinhaber stellen: Lohnt es sich finanziell, eine DH einzustellen, jetzt mit der ganzen Budgetierung?
Es lohnt sich derzeit absolut, eine DH zu beschäftigen. Der Honorarverteilungsmaßstab bezieht sich ja auf die Anzahl der Patienten. Jeder Patient, der nur für eine Prophylaxe und 01 erscheint, erhöht den absoluten Betrag des Budgets. Das Beschäftigen von DH MUSS sich auch absolut lohnen, unwirtschaftliche Unternehmen überleben nicht. Das Prinzip ist win-win-win für Praxisinhaber, DH und Patienten.
Wir bedanken uns herzlich für dieses Interview und wünschen Ihnen für die Zukunft alles Gute.
Quellen:
Wikipedia: Dentalhygienikerin
TRI-MED www.TRI-MED.de
BZÄK www.BZAEK.de/praxisteam/zahnmedizinische-fachangestellte/aufstiegchancen
ZÄK Bremen www.zaek-hb.de/dentalhygienikerin
ZÄK Niedersachsen www.zkn.de/zahnaerzte-und-praxisteam/praxis-und-fachpersonal/dentalhygieniker-in-dh/
Westfalen-Lippe www.zahnaerzte-wl.de/pages/dentalhygiene
Stuttgart www.zfz-stuttgart.de/kurse/30-dentalhygieniker-in-professional/
München www.blzk.de/blzk/site.nsf/id/pa_dentalhygieniker
Berlin www.zaek-berlin.de/praxisteam/zfa-aufstiegsfortbildung
SRH Hochschule www.srh-gesundheitshochschule.de/bachelor/dental-hygienist
EUFH www.eufh.de/bachelor/dentalhygiene-praeventionsmanagement
Medical School11 www.medicalschool11.de/studium/dentalhygiene
Praxisdienste www.praxisdienste.de
https://pink15.de/stipendium
Autorinnen: Ester Hoekstra, M.Sc., M.Sc. und Sandra Wooßmann
Download Artikel ZWP & Teamwork
ZA0124_DH-Qualifikation
Artikel Teamwork mgo FachverlageDa ist noch Luft nach oben
Empfindliche Zähne. Schmerzempfindliche Zähne sind ein anhaltendes klinisches Problem, das eine große Herausforderung für das zahnärztliche Team darstellt und die Lebensqualität der Patienten drastisch beeinträchtigt. Ein besseres Verständnis der Schmerzempfindlichkeitsbelastung und der damit verbundenen Faktoren kann bei der Ressourcenplanung zur Reduzierung und Verhinderung jeglicher durch diese Erkrankung verursachten Beschwerden hilfreich sein und den Behandlungsentscheidungsprozess in der Praxis unterstützen [1].
Schmerzempfindlichkeit der Zähne ist ein Symptom, und hat Auswirkungen auf die Mundgesundheit und Lebensqualität des Patienten. Die Schmerzempfindlichkeit ist häufig durch eine Dentinhypersensibilität bedingt. Dentinhypersensibilität ist definiert als ein kurzer, stechender Schmerz, der normalerweise als Reaktion auf thermische, verdunstungsbezogene, taktile, osmotische oder chemische Reize entsteht und keiner anderen Zahnerkrankung zugeschrieben werden kann. Zervikale Dentinhypersensibilität, empfindliche Zahnhälse, hypersensible Zahnhälse oder sensible Wurzeloberfläche sind Bezeichnungen, die alle für dasselbe Beschwerdebild verwendet werden. Die Entwicklung von Dentinhypersensibilität wurde auf eine Schwelle offener Dentintubuli zurückgeführt, die auf den Verlust der Zement-, Schmier- und/oder Häutchenschicht der zervikalen Wurzeloberflächen zurückzuführen ist. Dentinhypersensibili- tät wurde in der modernen Literatur als eine schnell induzierte Schmerzreaktion auf einen Reiz durch Luft, Kälte, Berührung, elektrische Impulse, Säureeinwirkung oder eine Kombination dieser Reize am Dentin im zervikalen Bereich des Zahns beschrieben [2].
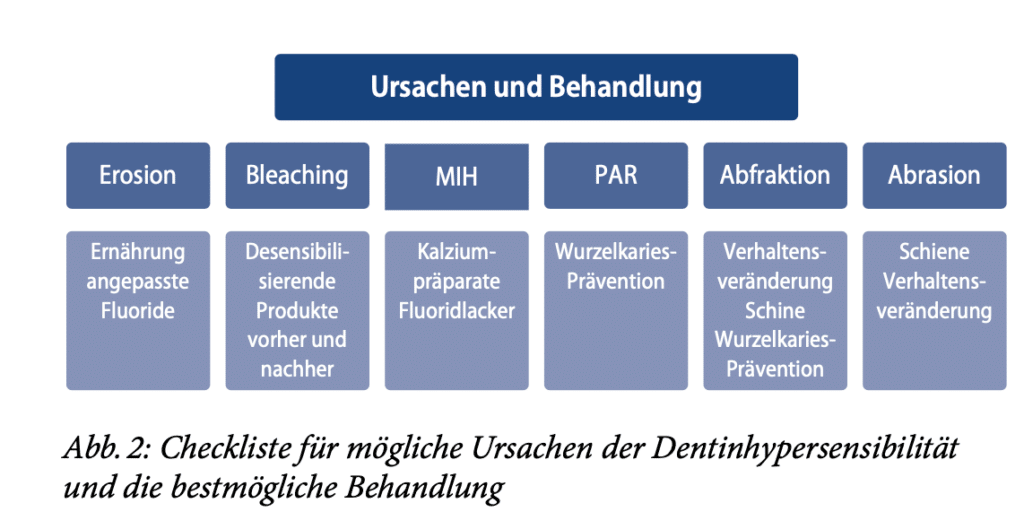
Ätiologie
Den im Mund sichtbaren Teil des Zahns bezeichnet man als Zahnkrone und den im Kiefer steckenden, nicht sichtbaren Teil als Zahnwurzel. Der meist fließende Übergang zwischen Zahnkrone und Zahnwurzel ist der Zahnhals. Die Zahnkrone wird von Schmelz bekleidet, der aus anorganischen Komponenten (ca. 95 %; Kalzium, Phosphat, Magnesium, Natrium usw.), organischen Bestandteilen (Proteine) und Wasser besteht. Die Kalziumphosphatverbindung im Schmelz heißt Apatit und Apatitkristalle bilden sog. Prismen, die eng aneinander liegen. In den Zwischenräumen befindet sich Wasser und über diese Wasserhülle können Ionen aus der Mundhöhle abgelagert werden, wie etwa die Fluoridionen, die den Schmelz vor Demineralisation schützen. Durch die Einlagerung von Fluoridionen in den Schmelz wird der Schmelz resistenter gegen Säureangriffe. Schmelz ist die härteste Substanz des Körpers, er kann Fluoridionen aufnehmen, wird aber nach Zahndurchbruch nicht mehr neu gebildet. Seine Oberfläche ist schmerzunempfindlich. Dentin befindet sich unter dem Schmelz und besteht aus organischen (ca. 20 %; Kollagen, Nicht-Kollagen-Matrix und Wasser) und anorganischen Bestandteilen ( ca. 70 %; Kalzium, Phosphat usw.). Im Dentin sind mit Flüssigkeit gefüllte Kanälchen (Dentintubuli), die zur Pulpa führen; aus der Pulpa ragen Odontoblasten und Nervenendigungen in das Dentin. Zu den wichtigsten Eigenschaften des Dentins zählt, dass es die Hauptmasse des Zahns ausmacht, lebenslang neu gebildet werden kann, aus Hydroxylapatit besteht und schmerzempfindlich ist. Die Gingiva ist ein Teil des Parodonts, dient zur Verankerung der Zähne und bildet einen Teil der Mundhöhlenauskleidung. Sie bietet außerdem einen Schutz vor äußeren Reizen. Eine klinisch gesunde Gingiva ist blassrosa, liegt fest am Zahn an und blutet nicht bei Sondierung. Als letzte Struktur ist das Wurzelzement zu nennen. Das Wurzelzement bedeckt die gesamte Zahnwurzel. Streng genommen ist es ein Teil des Zahns, funktionell gehört es zum Zahnhalteapparat, da die Bindegewebsfasern und die Wurzelhautfasern in ihm verankert sind. Das Zement wird von der Schmelz-Zement-Grenze zum Apex hin immer dicker [3]. Verschiedene Studien haben gezeigt, dass Dentinhypersensibilität bei nichtkariösen zervikalen Läsionen durch freiliegende Dentintubuli an der Dentinoberfläche verursacht wird. Gewöhnlich wird die Freilegung des Dentins im zervikalen Bereich durch drei Faktoren verursacht: Abrasion, Erosion und Abfraktion [4], auch wenn nicht immer die Prozesse von Abrasion, Erosion und Abfraktion eine Schmerzempfindlichkeit der Zähne verursachen. Darüber hinaus neigen Personen mit einem dünnen Zahnfleischphänotyp (d. h. mit einem schmalen Band keratinisierter Schleimhaut) dazu, mehr Biofilm anzusammeln, und werden daher anfälliger für Zahnfleischrückgang und anschließende Dentinfreilegung (Fotos 1 und 2). Der Schweregrad der Schmerzempfindlichkeit hängt von den Eigenschaften des freiliegenden Dentins ab, d. h., nicht jede Freilegung des Dentins führt zu einer lokalen Überempfindlichkeit.
Das Vorhandensein einer Schmierschicht, das Ausmaß der peritubulären Dentinsklerose und das lokale Ausmaß des reparativen Dentins können die Durchgängigkeit der Dentintubuli verändern und so den Flüssigkeitsfluss und die Stimulation des Odontoblastenprozesses verringern. Das bedeutet, dass es dadurch zu einer Änderung der Stimulidurchlässigkeit kommen kann und dementsprechend weniger Sensibilitäten entstehen. Ein Großteil der aktuellen Meinungen zur Dentinhypersensibilität basiert eher auf logischen und vernünftigen Annahmen als auf wissenschaftlichen Erkenntnissen. Die aktuelle Theorie besagt, dass empfindliches Dentin auf dem reizinduzierten Flüssigkeitsfluss in den Dentintubuli und der daraus resultierenden Nozizeptoraktivierung im Grenzbereich von Pulpa und Dentin beruht. Es wird angenommen, dass intradentale myelinisierte Fasern (Aβ-und einige Aδ-Fasern) auf Reize reagieren, die die Flüssigkeit in den Dentintubuli verdrängen, was zu den charakteristische kurzen, scharfen Schmerzen einer Dentinhypersensibilität führt Diese Art der Flüssigkeitsbewegung kann durch Messung der hydraulischen Leitfähigkeit des Dentins quantifiziert werden. Daher hat Dentin mit einem hohen Leitwert einen niedrigen Widerstand und umgekehrt. Humanstudien haben gezeigt, dass die Durchgängigkeit der Dentintubuli ein wichtiges Merkmal von empfindlichem Dentin ist, mit einer signifikant positiven Korrelation zwischen der Dichte der Tubuli und den Schmerzreaktionen, die durch freiliegende zervikale Dentinoberflächen hervorgerufen werden. Über etwaige Pulpaveränderungen, die mit Sensibilitätsschmerzen einhergehen, wurde unter Forschern viel diskutiert. Der Status der Pulpa bei Dentinhypersensibilität ist nicht bekannt, obwohl die Symptome aufgrund ihrer langen Dauer darauf schließen lassen, dass es unwahrscheinlich ist, dass eine akute oder chronische Entzündung vorliegt. Die meisten Untersuchungen berichten über keinen Zusammenhang zwischen Pathologie und Symptomen. Weitere Studien an extrahierten Zähnen lieferten überzeugende Beweise für diesen Zusammenhang,
wobei empfindliche Zähne im Vergleich zu nichtempfindlichen viel mehr (achtmal) und auch breitere (zweimal) Tubuli im bukkalen Halsbereich aufwiesen. Darüber hinaus wurde nur bei empfindlichen Zähnen ein Eindringen von Farbstoff in die Pulpa beobachtet. Kürzlich wurden neue Erkenntnisse gewonnen, die eine mögliche wichtige Rolle der Odontoblasten im Schmerzmechanismus der Dentinhypersensibilitätbelegen. Die Odontoblasten sind eng mit den Nervenenden verbunden, und biologische Signale werden wahrscheinlich von den Odontoblasten an die Axone und umgekehrt weitergeleitet. Eine sensorische Innervation (Wahrnehmung von Schmerzen) findet nur in Dentintubuli mit lebensfähigen Odontoblasten statt, die ihre Säulenform beibehalten [5].

Foto 1: Beispiel dünne Phänotyp
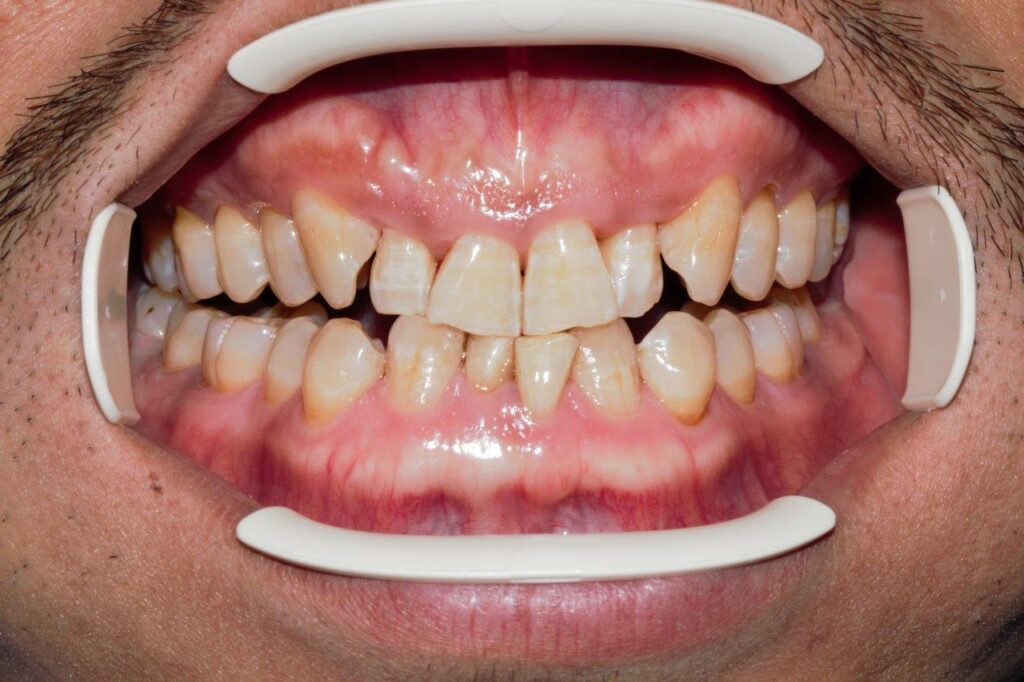
Foto 2: Beispiel dicke Phänotyp
Behandlung
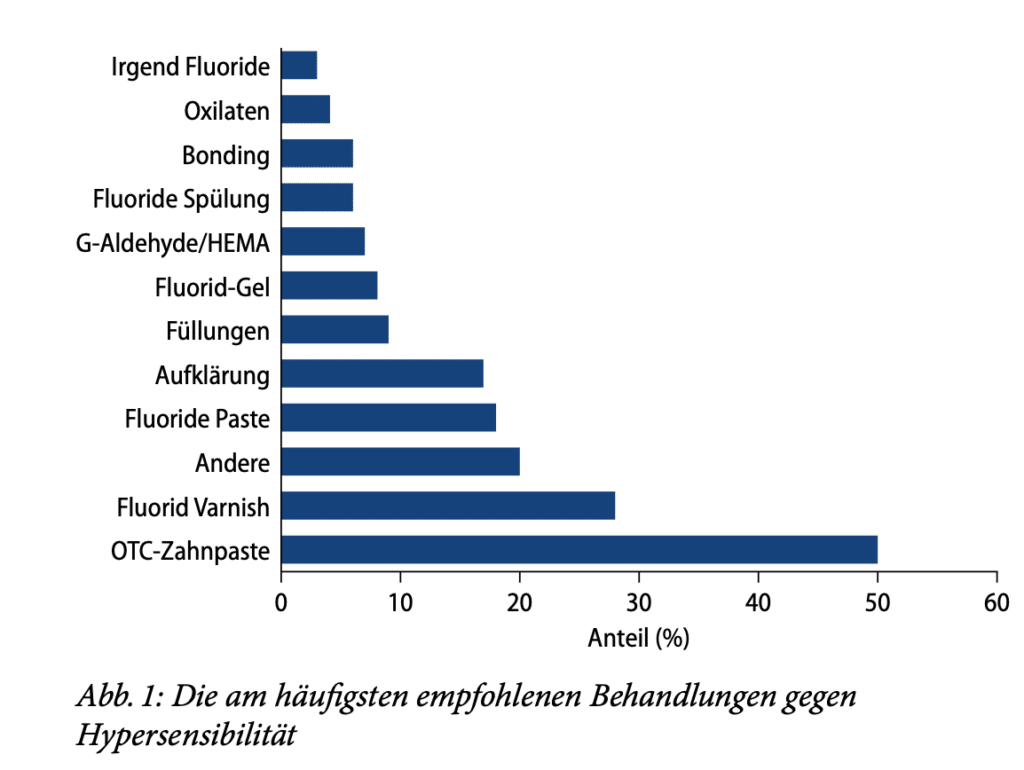
Es gibt verschiedene Ursachen von Dentinhypersensibilität. Die bekanntesten sind Karies, Erosion, Abrasion, Abfraktion, Parodontitis, Molaren-Inzisiven-Hypomineralisation und Bleaching. Diagnose und Behandlung der Dentinhypersensibilität sind aufgrund deren multifaktorieller und gelegentlich multiätiologischer Natur komplex. Eine große Herausforderung in der Behandlung ist die Subjektivität der individuellen Schmerzwahrnehmung. Auch das Vorhandensein von Störfaktoren wie Ernährung, Hygiene, Rauchen und parafunktionellen Gewohnheiten sowie die Gesundheit der Pulpa und des Parodonts können die Diagnostik und Behandlung der Dentinhypersensibilität erschweren [16]. Die therapeutischen Modalitäten können in zwei unterschiedliche Ansätze zur Behandlung offener Dentintubuli unterteilt werden. Bei der ersten Modalität handelt es sich um lokale oder systemische Behandlungen, die darauf abzielen, die eigentlichen Schmerzsymptome zu beruhigen oder zu lindern. Die zweite Modalität ist ein mechanischer Ansatz, bei dem die Tubuli abgedichtet werden sollen. Der mechanische Ansatz kann weiter unterteilt werden nach dem Einsatz rein mechanischer Blockiermittel (Lacke und Versiegelungen) oder solcher Mittel, die die Remineralisierung und/oder das Verstopfen der Tubuli fördern, eine weitere Demineralisierung verhindern oder tatsächlich Mineralien im Tubulus ablagern sollen. Betäubende Mittel können sowohl bei der anfänglichen mechanischen Verstopfung als auch beim langfristigen Remineralisierungsprozess eine Rolle spielen. Die häufigste medikamentöse Behandlung ist die Zugabe von 5 % Kaliumnitrat oder Kaliumcitrat zu Zahnpasta. Beide Substanzen zeigten eine klinische Wirksamkeit, wenngleich die Wirkungen unterschiedlich ausfielen. Kalziumprodukte werden seit Jahrzehnten empfohlen, wobei Analysen von In-vitro-Daten eine Verengung der Tubuli bei Behandlung mit Kalziumhydroxid belegen. Anfang der 1990er-Jahre wurde ein Produkt auf der Basis von amorphem Kalziumphosphat (ACP) in den Handel gebracht. Das Zahnputzmittel enthielt Natriumfluorid, Kalziumsalze und Phosphatsalze [17]. Es ist allgemein anerkannt, dass Speichel mehrere Funktionen bei der Verhinderung der Demineralisierung und sogar bei der Förderung der Remineralisierung hat. Zu diesen Funktionen gehören die Pufferung von Säuren mithilfe von Bikarbonat, Speichelproteinen und Kalziumphosphat sowie die Verdünnung und Beseitigung erosiver Wirkstoffe. Eine Verbesserung der Speichelfunktion könnte also auch ein Behandlungsansatz sein. Die lokale Applikation von Kaliumnitrat vor und nach Bleaching kann laut einer Studie die Hypersensibilität verringern [18]. Die Zahnaufhellung wurde durch die lokale Applikation nicht beeinflusst. Verschiedene Behandlungsmodalitäten werden in der klinischen Routine von Zahnärzten direkt angewendet oder für den Heimgebrauch verschrieben, mit unterschiedlichem Wirksamkeitsgrad. Etwa 50 % der Zahnarztpraxen berichten von einem Mangel an Vertrauen der Patienten in die Behandlung der Dentinhypersensibilität-bedingten Schmerzen. Viele Zahnärzte empfehlen eine Reihe unterschiedlicher Modalitäten für die Behandlung von DH in der Praxis. Einige Zahnärzte empfehlen eine einzelne Behandlungsmethode, andere empfehlen eine Kombination von Behandlungen. Die von den Zahnärzten am häufigsten empfohlene Behandlung ist die Verwendung einer rezeptfreien („over the counter“ [OTC]) desensibilisierenden Kaliumnitrat-Zahnpasta, allein oder in Kombination mit anderen Behandlungen. Dieses Regime wird bei ca. 50 % der Patienten empfohlen, gefolgt von der Anwendung von Fluoridlack (28 %) und einer Behandlung, die als „andere“ kategorisiert wurde, einschließlich desensibilisierender OTC-Streifen bei 21 % der Patienten mit Dentinhypersensibilität. Die Verschreibung von Fluoridzahnpasta wird bei 17 % empfohlen. 8 % der Patienten wird eine restaurative Behandlung nahegelegt. Zusammenfassend kann man sagen, dass desensibilisierende rezeptfreie Kaliumnitrat-Zahnpasta und Fluoridprodukte zurzeit die am häufigsten empfohlenen Produkte zur Behandlung von Dentinhypersensibilität in der Praxis sind (Abb. 1). Beispiele für beliebte Desensibilisierungsmittel in Form von Fluoridlacken sind Provanish (VOCO) und Duraphat (CP GABA). Andere In-Office-Desensibilisatoren sind GLUMA-Produkte (Heraeus Kulzer), Sensodyne MultiCare Zahnpasta (GlaxoSmithKline/Hale-on), Elmex Sensitive Professional (CP GABA), MI Paste (GC)und Bifluorid (VOCO) [19, 20, 21]. Durch eine Metaanalyse konnte ein alternativer Therapieansatz gestärkt werden: Der Einsatz eines Low-power-Lasers in der Therapie von Dentinhypersensibilität führte dazu, dass die von Patienten berichteten durchschnittlichen Schmerzen nach 3-monatiger Nachbeobachtungszeit im Vergleich zu den durchschnittlichen Schmerzen vor der Behandlung mit der Lasertherapie geringer waren. Die Verbesserung der Lasertechnologie hat dazu geführt, dass die Lasertherapie als neue Behandlungsalternative für Dentinhypersensibilität in Erwägung gezogen werden kann [22]. Wichtig bei diesem Therapieansatz sind die vorausgehende Anamnese und Diagnose sowie die Präferenzen der Praxis.

WAS IST DIE ABNEHMSPRITZE?
Die sogenannte „Abnehmspritze“ hat sich in den letzten Jahren als viel diskutiertes Instrument zur Gewichtsreduktion etabliert. Wirkstoff GLP-1- Rezeptoragonisten, insbesondere Semaglutid, haben sich in der modernen Diabetologie und Adipositastherapie etabliert. Neben ihrer bekannten systemischen Wirkung auf Blutzuckerregulation und Gewichtsreduktion zeigen sich auch klinisch relevante orale Auswirkungen, die sowohl aus pharmazeutischer als auch zahnmedizinischer Perspektive Beachtung verdienen.
Was ist GLP-1 überhaupt?
GLP-1 (Glucagon-like Peptide-1) ist ein körpereigenesHormon, das im Dünndarm nach Nahrungsaufnahmefreigesetzt wird. Es gehört zu den sogenanntenInkretinen, die eine zentrale Rolle bei der Regulation desBlutzuckerspiegels spielen und somit war es für die Typ-2Diabetologie als erstes eingesetzt. “Aus Versehen” ist esdann in der Adipositas-Therapie erfolgreich zurAnwendung eingesetzt worden. Die sogenannte „Abnehmspritze“ hat sich in den letzten Jahren als viel diskutiertes Instrument zur Gewichtsreduktion etabliert. Wirkstoff GLP-1- Rezeptoragonisten, insbesondere Semaglutid, haben sich in der modernen Diabetologie und Adipositastherapie etabliert. Neben ihrer bekannten systemischen Wirkung auf Blutzuckerregulation und Gewichtsreduktion zeigen sich auch klinisch relevante orale Auswirkungen, die sowohl aus pharmazeutischer als auch zahnmedizinischer Perspektive Beachtung verdienen.
Tiefergehende Wirkmechanismen Pankreas
GLP-1-Rezeptoragonisten (GLP-1-RA)wie Semaglutid imitieren die Wirkungvon natürlichem GLP-1 – aber mitlängerer Halbwertszeit undverstärkter Wirkung. Ihre Effekteentfalten sich auf mehreren Ebenen:
Pankreas:Glukoseabhängige Insulinfreisetzung
In der Pankreas werden die Beta-Zellen aktiviert, welches resultiertin → mehr Insulin bei hohemBlutzuckerAuch hemmt es der Alpha-Zellen →welches wiederum in wenigerGlukagon resultiert→ wenigerGlukosefreisetzung aus der Leber.
Zentrales Nervensystem: Appetitkontrolle
GLP-1-R ezeptoren beeinflussen imHypothalamus dasSättigungszentrum. Das Resultat:Patienten haben wenigerHunger,haben ein längeresSättigungsgefühl und nehmendadurch automatisch wenigerKalorien zu sich.
WOAUF HAT DIE ABNEHMSPRITZE NOCH MEHR EINFLUSS?
Das GLP-1-Agonist hat auf mehr Prozesse im Körper Einfluss und zwar auf den Magen-Darm-Trakt:, es hat positive Kardiovaskuläre Effekte und, was noch untersucht wird, es kann auch als Neuroprotektion arbeiten . Wir gehen auf jede einzelne ein.
Im Magen-Darm-Trakt haben wir eine verzögerte Passage der Nahrung, wodurch ein längeres Sättigungsgefühl entsteht. Außerdem entsteht ein geringerer postprandialer Blutzuckeranstieg. Studien zeigen: GLP-1-RA können durch ihre mögliche Entzündungshemmung und Blutdrucksenkung das kardiovaskuläre Risiko senken . Es gibt Anzeichen, dass GLP-1- Agonisten positive Effekte haben können bei Alzheimer und anderen neurodegenerativen Erkrankungen durch Reduktion von Entzündungsprozessen im Gehirn.
Fett schmelzen lassen
Wir wissen jetzt wie die Abnehmspritze funktioniert, aber welche Namen gibt es alles auf dem Markt? Die Abnehmspritze ist nämlich kein einzelnes Medikament, sondern ein Sammelbegriff für verschiedene GLP-1-Rezeptor-Agonisten und verwandte Substanzen.
| Handelsname | Wirkstoff | Anwendungshäufigkeit | Ursprünglicher Einsatz |
| Ozempic | Semaglutid | 1x wochentlich | Typ-2 Diabetes |
| Wiegovy | Semaglutid | 1x wochentlich | Adipositas |
| Saxenda | Liraglutid | 1x täglich | Adipositas |
| Mounjaro | Tirzepatid | 1x wochentlich | Diabetes & Adipositas |
| Zepbound | Tirzepatid | 1x wochentlich | (USA) Adipositas |

WIE NIMMT MAN DIESES MEDIKAMENT ZU SICH?
Die Medikamente sind in zwei Hauptformen erhältlich: Subkutane Injektion (Spritze) und die orale Einnahme (Tablette).
Die Spritze wird meist einmal wöchentlich im Bauch, Oberschenkel oder Oberarm injiziert. Die Dosierung erfolgt schrittweise um Nebenwirkungen zu minimieren. Zum Beispiel erster Monat 0,25mg, zweiter Monat 0,50mg usw. Beispiele von Spritzmedikamente sind Ozempic ® , Wegovy ® , Saxenda ® , Mounjaro ® . Die Tabletten sind auch unter dem Namen Rybelsus ® verfügbar und die Einname erfolgt nüchtern, mindestens 30 Minuten vor dem Frühstück mit Wasser. Die Wirkung von der Tablette ist vergleichbar mit der Spritze, jedoch kann die Bioverfügbarkeit variieren.Das Medikament ist nur mit einem ärztlichen Rezept verfügbar und nicht freiverkäuflich. Vorher soll eine ärztliche Anamnese, Beratung und eine enge Begleitung erfolgen.
Einfluss auf Mundraum und Schleimhaut
Die Benutzung von GLP-1_Agonisten kann auch eine negativen Einfluss auf die Mundhöhle haben. Nebenwirkungen die schon mal vorgekommen sind, sind u.a. Xerostomie (Mundtrockenheit), Dysgeusie (veränderter Geschmackssinn), Übelkeit und Hypersalivation, Gingivahyperplasie, Karies, Gingivitis bis hin zu Parodontitis
Xerostomie
Auch bekannt als Mundtrockenheit, kann ein Nebenwirkung von der Wirkstoff GLP-1-Agonisten sein. Es ist wichtig Patienten die dieses Medikament benutzen aufzuklären über Mundtrockenheit und was die Folgen von Mundtrockenheit sein können. Verminderte Speichelsekretion kann die orale Flora stören und die Kariesanfälligkeit erhöhen.
Dysgeusie
Dysgeusie ist auch bekannt als veränderter Geschmackssinn. Dies tritt vor allem während der Eindosierungsphase auf, da der Körper sich neu einstellen muss. In den meisten Fälle legt sich das auch wieder, Geduld ist da allerdings gefragt.
Übelkeit & Hypersalivation
Während die Dosierungsaufbau kann es zu Übelkeit und Hypersalivation führen. Wichtig ist es, diesen Symptomen mit dem behandelnden Arzt zu besprechen. Vielleicht kann eine langsamere Dosierungsaufbau helfen, um den Symptomen zu lindern.

Ab welchem BMI kann es benutzt werden?
Die Anwendung von Abnehmspritzen wie Semaglutid (Ozempic®, Wegovy®), Liraglutid (Saxenda®) oder Tirzepatid (Mounjaro®) ist an bestimmte medizinische Voraussetzungen geknüpft – insbesondere den Body-Mass-Index (BMI). Die wichtigsten Richtwerte sind ein BMI ab 30, was die Standardgrenze für die medizinische Indikation bei Adipositas Grad I ist. Bei ein BMI ab 27 ist es auch möglich, wenn Begleiterkrankungen wie Typ-2-Diabetes, Bluthochdruck oder Fettstoffwechsel-störungen vorliegen.
Äußere Veränderungen
Natürlich ändert sich das äußere Erscheinungsbild im Lauf der Behandlungszeit – das ist sicher eines der Ziele beim Abnehmen. Bei der Abnehmspritze sind sind u.a. eingefallene Wangen ein bekanntes Effekt.: Durch den raschen Fettverlust verliert das Gesicht Volumen. Auch kann schlaffe Haut vorkommen: Die Haut kann sich nicht schnell genug zurückbilden, was zu Faltenbildung führt. Auch ein gealtertes Erscheinungsbild kommt vor. Betroffene wirken optisch älter, da die Hautstruktur leidet. Das alles wird auch als “Ozempic Face” bezeichnet,
Auch “Ozempic Body” ist ein bekanntes Phänomen. Hautüberschuss: besonders an Bauch wird oft in der Literatur erwähnt, an Oberarmen und Oberschenkeln kann überschüssige Haut entstehen. Das Bindegewebe wird schwächer, was zu einem „hängenden“ Erscheinungsbild führen kann. Bei unzureichender Eiweißzufuhr und fehlendem Krafttraining kann Muskelmasse verloren gehen. Wichtig ist also sowohl vorher als auch während der Behandlung Krafttraining und eine ausgewogene Ernährung mit extra Eiweiß zu sich zu nehmen und eventuell mit Nahrungsergänzungsmittel zu supplementieren. Das kann auch in der Praxis erfolgen, wenn eine fundierte Ausbildung in diesem Bereich vorliegt.

Was ist jetzt das Fazit?
Die Abnehmspritze ist nicht für alle Menschen eine Option. Wichtig ist, bevor man zu eine Abnehmspritze entscheidet, sich beraten lassen von einem Arzt oder Ärztin. Für den Umgang mit Patienten die der Abnehmspritze nehmen, kann es zu orale Nebenwirkungen kommen. Sobald in der zahnärztliche Anamnese hochkommt, dass der Patient das Medikament einnimmt, sollen die zahnärtzlichen Professionals einen besonderen Blick auf die Nebenwirkungen wie u.a. Mundtrockenheit, Geschmacksveränderungen und gegebenenfalls Mundschleimhautveränderungen und Gingivitis. haben. Frag auch ruhig extra nach, ob Patienten dieses Medikament zu sich nehmen. Es kann schon genommen werden ab ein BMI von 27. Wichtig ist auch, sensibel nachzufragen, weil viele das nicht “verraten” und Geheim halten , weil es ein Tabuthema ist.
#esterdeutsch
Die Abnehmspritze, ist nur scheiße?
2025-Blog-Abnehmspritze-by-Ester
Teams sind wichtig
Teams können Ziele erreichen, die Einzelpersonen nicht erreichen können. Ausserdem sind da zahlreiche Belege aus vielen Bereichen, darunter auch dem Gesundheitswesen, die zeigen, dass effektive Teams Erfolge erzielen. Sogar exzellente Erfolge. Aber Teams können entweder erfolgreich sein oder scheitern, das liegt an viele Faktoren. Wir wissen, dass effektive Teams bestimmte Eigenschaften haben.
Aufbau
Daher ist der Aufbau eines effektiven Teams eine wichtige Fähigkeit für (Zahn)Arztpraxen. Dennoch ist Teambuilding selten in den traditionellen (zahn)medizinischen Lehrplänen enthalten, und die meisten Zahnärztinnen und Zahnärzte (Vorgesetzte) lernen dadurch leider nicht, wie man ein Team aufbaut.
(Stoller JK. Building Teams in Health Care. Chest. 2021 Jun;159(6):2392-2398. doi: 10.1016/j.chest.2020.09.092. Epub 2020 Sep 21. PMID: 32971073)
Effektive Teams haben spezifische Eigenschaften
Laut Katzenbach und Smith (1999) ist ein Team „eine kleine Gruppe von Menschen (in der Regel weniger als 20) mit ergänzenden Fähigkeiten, die sich für ein gemeinsames Ziel und eine Reihe spezifischer Leistungsziele engagieren“.
(Katzenbach JR, Smith DK. The Wisdom of Teams: Creating the High-Performance Organization. HarperCollins, New York, NY 1999)

Bedeutung von Größe
Jedes Element dieser Definition – kleine Größe, komplementäre Fähigkeiten, gegenseitiges Engagement für gemeinsame Zwecke und Ziele – sind von entscheidender Bedeutung. Die Größe des Teams ist wichtig, vor allem nicht zu große Teams, damit die Stimme jedes einzelnen Teammitglieds gehört und positiv bewertet werden sollte.
Sub-Teams
Die geringe Größe (weniger als 20 Personen) ermöglicht das Engagement der Mitglieder, was von entscheidender Bedeutung ist für Teamerfolg. Wenn also ein Team größer ist als 20, kann es hilfreich sein, Sub-Teams zu erstellen, damit die Teams wieder kleiner werden und dadurch der Zusammenhalt erhöht wird.
Alles schön und gut, aber wie packt man sowas an?
In der (Zahn)Arztpraxis arbeiten viele Frauen und Du weißt ja was die sagen über Frauen… Zickenkrieg vorprogrammiert. Aber ist das wirklich wahr? Nein! Klar, sind Frauen anders als Männer und kommunizieren dementsprechend auch anders. Was nicht bedeutet, dass wir Frauen nicht gut zusammenarbeiten können.
Frauen „lesen“ anders

Frauen sind zum Beispiel besser darin andere Menschen lesen. In eine Studie von Spies und Servincer (2018) ist herausgekommen, dass Frauen besser sind im Erkennen von authentischem und nicht-authentischem Lachen als Männer. Wir haben dafür ein extra Radar. Dementsprechend ist auch die Kommunikation mit Frauen und vor allem unter Frauen anders als bei Männern.
(Spies M, Sevincer AT. Women outperform men in distinguishing between authentic and nonauthentic smiles. J Soc Psychol. 2018;158(5):574-579. doi: 10.1080/00224545.2017.1409187. Epub 2018 Jan 8. Erratum in: J Soc Psychol. 2020;160(2):264-266. doi: 10.1080/00224545.2019.1599547. PMID: 29182453.)
Aber egal ob mehr Frauen oder mehr Männer, Kommunikation ist und bleibt herausfordernd
In der Praxis haben wir es nämlich mit vielen unterschiedlichen Charakteren zu tun. Wir werden einfach zusammen gewürfelt und müssen mal klarkommen miteinander. Das das nicht immer so einfach ist, brauchen wir keinem zu erzählen. Mittels Gespräche oder auch durch Persönlichkeitstests, lernt das Team sich besser kennen. Weil wenn man sich besser versteht, warum jemand etwas macht, was er macht, wird das Verständnis füreinander auch größer.
Teammeeting: Was auch wichtig ist für ein gutes Betriebsklima, sind regelmäßige Teammeetings. Nicht die Art bei der jeder sich auskotzt und immer das Gleiche erzählt wird, sondern die strukturiert und konstruktiv sind. Und nein, 1 oder 2 mal im Jahr reichen definitiv nicht aus. Je nach Praxisstruktur und -größe, kann es 1-mal wöchentlich, 1-mal monatlich oder alle 6 Wochen sinnvoll sein.
Auch Teambuildingstage: bei der zum Beispiel (unter Anleitung) Spiele gespielt werden, können zu einem besseren Betriebsklima beitragen. Ein Praxishymne oder Praxislied kann auch der Atmosphäre zugutekommen.
Blick auf sich selbst: Wichtig für ein gutes Betriebsklima ist, dass man erst bei sich schaut. Wer bin ich, was sind meine Stärken und Schwächen. Dann das Verständnis füreinander aufbauen und gemeinsame Ziele formen und erreichen. Und klappt es nicht, auch nicht nach mehreren Versuchen? Dann scheu dich nicht und hol dir Unterstützung von extern.
#Esterdeutsch

Ab wann ist eine Praxis erfolgreich? Wenn alle glücklich sind? Wenn die Zahlen stimmen? Wenn die Behandlungen gut sind? Oder alles drei? Höre rein in den Expertentalk – der Dentalwelt Podcast mit Miguel, Ester und Rubina.

Vorab: Klar, geht es bei dem Prinzip nicht um die niedlichen Koalas. Es ist ein Akronym, also ein Kurzwort, welches aus den Anfangsbuchstaben mehrerer Wörter gebildet wird.
In der Literatur finden sich unzählige Tipps und Modelle mit vielen Schrittabfolgen, wie ein solches Gespräch stattfinden kann/soll. In den diversen Sparten der Betriebswirtschaftslehre gibt es sehr viele Schrittfolgen, wie dieses und jenes zu planen, zu steuern und zu bearbeiten sei. Von drei bis neuen Stufen, den 8 Grundsätzen des Qualitätsmanagements, 4 Phasen des Projektmanagements und so weiter. Ist das alles überfrachtet? Das ist sicher auch Geschmackssache. Der Vorteil ist, dass solche Schrittfolgen uns Sicherheit geben. Sie geben uns eine Struktur und helfen, an „alles“ zu denken und es scheinbar richtig zu machen.
Scheinbar? Da genau ist gleichzeitig der Haken. Ich bin eine große Freundin solcher Hilfestellungen, wenn du es locker siehst. Insbesondere in der Kommunikation erlebe ich es häufig, dass Personaler:innen oder Chef:innen sich an vorgegebene Schrittfolgen halten. Oftmals weil ein Coach vor Ort war und eines der Modelle vorgestellt hat. „Arbeitet“ man diese nun ab, erreicht man häufig nicht das gewünschte Ergebnis. Denn gerade in der Kommunikation kommt es auf den Zusammenhang, die Umgebung und den Rahmen an. Nicht jedes Modell lässt sich auf jeden Menschen und jedes Unternehmen übertragen. Unser Gegenüber merkt sofort, dass hier ein Gespräch stattfindet, welches nach einer „Schnur“ abgearbeitet wird. Der Mensch, um den es geht, bleibt auf der Strecke.
Gleichwohl ist eine Struktur gut. Es hilft dir, an alles zu denken und dein Zeitmanagement im Blick zu haben. Und ich stelle dir heute eines von vielen Modellen einfach mal vor. Das Wichtigste ist, schau, ob es zu dir, deinem Unternehmen und deinem Gesprächspartner passt. Nutze es zur gedanklichen Vorbereitung. Dein Gespräch führe bitte immer offen, ohne Zettel (wenn möglich) und der Situation angemessen. Löse dich wieder etwas von den Schritten. Damit ist gemeint, arbeite die Schritte nicht krampfhaft ab. Bleibe authentisch.
Fakt ist:
Ein Kritikgespräch kann für viele Menschen eine unangenehme Erfahrung sein. Was ist der positive Aspekt? Es kann eine Gelegenheit für persönliches Wachstum und Verbesserung bieten. Ein nützlicher Leitfaden für ein erfolgreiches Kritikgespräch ist das sogenannte KOALA-Prinzip. Dabei steht KOALA für konkret, offen, akzeptierend, lösungsorientiert und aktiv.
Keine allgemeinen Vorwürfe:
Zunächst soll die Kritik konkret sein und sich auf bestimmte Verhaltensweisen oder Handlungen beziehen, anstatt allgemeine Vorwürfe zu machen. Es ist auch wichtig, offen zu sein und sowohl die Perspektive des Kritikers, als auch des Kritisierten anzuerkennen. Eine akzeptierende Haltung kann helfen, eine offene und ehrliche Diskussion zu fördern.
Blick in die Zukunft
Weiterhin sollte das Gespräch lösungsorientiert sein und sich darauf konzentrieren, wie das Verhalten verbessert werden kann. Schließlich ist es wichtig, aktiv zu bleiben und Maßnahmen zu ergreifen, um die Situation zu verbessern.

Das KOALA-Prinzip
Das KOALA-Prinzip kann ein Leitfaden sein und dir dabei helfen, dein Gespräch konstruktiv zu gestalten und positive Ergebnisse zu erzielen. Das Schema ist immer gleich:
- K die Kontaktphase (kurz)
- O die Orientierungsphase
- A die Analysephase
- L die Lösungsphase
- A die Abschlussphase
Konkret heißt das:
Vorab: es ist tatsächlich nicht so einfach, Beispiele zu schreiben, da Gespräche von unfassbar vielen Faktoren abhängen. Jedes Beispiel könnte ich selbst in der Luft zerreißen und in der Hinterhand habe ich gleichzeitig viele Praxisbeispiele, die scheinbar „unmöglich“ waren und gute Ergebnisse erzielt haben.
Kontaktphase:
Begrüßung zum Gespräch, hier kann ein Danke für die Zeit und Bereitschaft angemessen sein, je nach Anlass ist hier auch Raum für ein bisschen Small-Talk. Achtung: Bitte kurzhalten, dein Gegenüber weiß, dass es ein Kritikgespräch ist und sitzt in der Regel etwas „auf Kohlen“. Daher ziehe den Teil nicht in die Länge zum Beispiel, weil man sich selbst möglicherweise etwas unwohl fühlt. Gegen das eigene Unwohlsein hilft, im Vorfeld Klarheit über die eigene Haltung zu haben und mit positiven Gedanken in das Gespräch zu gehen.
Orientierung:
Hier geht es um das WAS, WIE, WARUM und den Ablauf des Gesprächs. Was ist dein positives und konstruktives Ziel des Gesprächs. So nimmst du die Angst vor einer Abmahnung oder Kündigung und hast mehr Aufmerksamkeit.
Analysephase:
Erst hier wird geschaut, wie es zu der Situation kommen konnte. Sachlich, objektiv und ohne zu bewerten. Du sprichst aus deiner Sicht und deiner Wahrnehmung. Keine Generalisierung, keine pauschalen Aussagen. Klassische Formulierungen sind hier: „Mir ist aufgefallen, dass…“, „Mir kam es so vor, als…“. Gib nun deinem Gegenüber ausreichend Zeit und Raum, sich zu äußern. Interessiere dich für die andere Seite. Aktives Zuhören ist hier eine wichtige Methode. Dein Redeanteil ist hier deutlich geringer. Du kannst auch zu einem Perspektivwechsel anregen: „Wenn wir die Plätze/Positionen tauschen, wie würdest du das wahrnehmen?“
Lösungsphase:
Zusammen schaut ihr, wie soll es in Zukunft laufen. Du kannst hier deinen Wunsch formulieren. Insgesamt ist dein Redeanteil geringer, dein Gegenüber soll aktiv seine Lösung einbringen. Gemeinsam bringt ihr diese auf den Punkt. Ihr definiert ein Ziel. Je mehr das von deinem Gegenüber kommt, desto höher ist die Wahrscheinlichkeit, dass dieses Ziel auch umgesetzt und erreicht wird. Alles andere erinnert eher an den Sandkasten, wo man sich gezwungenermaßen die Hände schüttelt und einfach „macht“, was gesagt wurde. Das hält meist nicht lange.
Abschlussphase:
Hier fasst du die Eckpunkte zusammen. Ihr vereinbart einen neuen Termin zur Reflektion. Hier kann auch ein Feintuning des Ziels zum Tragen kommen. Dann kannst du dich für das Gespräch und die gute Lösung bedanken, einen optimistischen Ausblick in die Zukunft geben. Eine freundliche Verabschiedung mit guten Wünschen beendet das Gespräch.
KOALA-Prinzip im Anwenden
Ob ein Gespräch erfolgreich ist oder nicht, hängt von vielen Faktoren ab. Neben einer Gesprächsstruktur ist nach meiner Auffassung die innere Haltung entscheidend. Deswegen heißt Koala auch:

Wo kann ich das Koala-Prinzip anwenden?
- Mitarbeitergespräche
- Teamgespräche
- Gespräche mit Kolleginnen und Kollegen
- Partnerschaft
- Grundsätzlich für alle Gespräche, bei denen es um Verhalten geht, was geändert werden möchte, als „schwierig“ empfunden wird und bei denen du Eskalation befürchtest und verhindern möchtest.
Stolperstelle KOALA-Prinzip:
Fast nix ohne ein „aufgepasst“. Superschnell kann es bei diesen Gesprächen dazu kommen, dass dein Gegenüber auch direkt „Angestautes“ loswerden möchte. Hier gilt es stark zu bleiben. Heute geht es um DEIN Thema. Alle weiteren Themen bekommen einen neuen Termin.
Wenn du so ein Gespräch einmal üben möchtest, oder mehr Input dazu möchtest, dann melde dich gern bei uns.
Willst du Recht haben oder glücklich sein?
WARUM ES UNS SO SCHWERFÄLLT, IN DER KRITIK FREUNDLICH ZU SEIN…
Etwa 15 Prozent der Arbeitszeit verbringen wir mit Konfliktmanagement,Führungskräfte sogar 30-50 Prozent.
Kommen dir diese Sätze bekannt vor?
- »Das ist falsch, weil …« (Sprechende analysiert)
- »Dein Fehler war, dass du …« (Sprechende kritisiert)
- »Du machst das, weil …« (Sprechende interpretiert)
- »Du liegst falsch/richtig, du bist klug/faul …« (Sprechende bewertet)
- »Wenn du nicht sofort, dann …« (Sprechende droht)
Das ist eine sehr bissige Sprache. Im vertrauten Kommunikationskonzept von richtig und falsch und Gut und Böse. Solche Sätze erzeugen Gegenaggression (weil Druck immer Gegendruck erzeugt) oder devote Unterwerfung. Diese Sätze sind Ausdruck von verkappten Wünschen. Nur haben wir meist nicht gelernt, höflich zu erbitten, was wir möchten oder unsere Wünsche konstruktiv zu äußern.
In einer Herzenssprache, die bedürfnisorientiert agiert, besteht ein Gespräch aus vier Komponenten:
- Beobachte, ohne zu bewerten
»Du schaust aus dem Fenster, wenn ich mit dir sprechen will« - Eigene oder fremde Gefühle wahrnehmen und benennen
»Ich mache mir Sorgen« - Bedürfnisse erkennen und ernst nehmen
»Ich möchte wissen, wie es dir geht« - Auf Grundlage der Bedürfnisse klare, erfüllbare Wünsche äußern
»Bitte sag mir, was du brauchst, damit wir darüber reden können«
Es geht hier um Gewaltfreie Kommunikation (GfK). Der Begriff kommt beim ersten Mal vielleicht ein wenig sperrig daher. Man fühlt sich vermutlich nicht angesprochen, denn wer übt schon Gewalt aus? Wir haben oft ein anderes Bild im Kopf, wenn wir von Gewalt sprechen. Die oben genannten Beispiele der bissigen Sprache, die eher aggressiv sind, sind das Gegenteil von wertschätzender Sprache und Kommunikation. Sie sind Nahrung für Gegenaggression. Aggression = Gewalt. Sprachlich. Worte wirken und ein gesprochenes Wort ist wie ein losgelassener Pfeil. Du kannst ihn nicht zurücknehmen, wenn er einmal im Ziel sitzt. Genauso wie die Worte beim Gegenüber ankommen erzeugen sie ein Gefühl. Das Gefühl sorgt für die Reaktion und so geht der Kreislauf los. Bedenke, auch im Jahr 2022 waren der zweithäufigste Grund für Arbeitsausfälle mit 19,6 Prozent psychische Faktoren.
as Gute ist, wir können über die Richtung entscheiden. Wenn wir lernen und uns die Mühe machen, anders zu sprechen, als wir es vermutlich gelernt haben. Oft haben wir Sprache ja einfach übernommen. Aus dem Lebensbereich, in dem wir aufgewachsen sind, Schule, Freunde, Beruf.
Wenn du endlich andere Ergebnisse haben möchtest, dann lohnt sich die Mühe, sich über die eigenen Formulierungen Gedanken zu machen und diese anzupassen. Das geht mit Gewaltfreier Kommunikation. Die Gewaltfreie Kommunikation hat sich zur Visualisierung zwei Tiere als Symbol zur Hilfe genommen. Den Wolf („Wolfsprache“) als Symbol für eine Sprache der Dominanz und die Giraffe mit der „Giraffensprache“. Die Giraffe ist das Symboltier der Gewaltfreien Kommunikation, da die Giraffe das Landtier mit dem größten Herzen ist. Sie hat keine natürlichen Feinde und hat einen guten Überblick.

Bei dieser Art der Kommunikation geht es darum, sich vom alten Konzept gut/böse/richtig/falsch zu lösen und stattdessen eine Sprache zu finden, die sich um erfüllte und unerfüllte Bedürfnisse dreht. Es ist genaugenommen keine Technik. Es geht um deine innere Haltung. Es erfordert Selbstverantwortung und fordert, die Verbindungen zu Menschen so zu gestalten, dass wir unsere Bedürfnisse verstehen und schätzen und darauf basierend einen gemeinsamen Weg zu finden, wie diese einvernehmlich erfüllt werden können. Das gilt ganz besonders im Konfliktfall.
Dr. B. Marshall Rosenberg ist der Begründer von GfK und seine Methode wird weltweit gelehrt und in vielen Krisengebieten angewendet.
Faustformel:
- Wenn ich sehe (Beobachtung),
- dann fühle ich (Gefühl),
- weil ich brauche (Bedürfnis).
- Deshalb möchte ich jetzt gern (Bitte).
Beim nächsten Konflikt lohnt es sich also einmal durchzuschnaufen und dann: sehen, fühlen, brauchen, bitten.
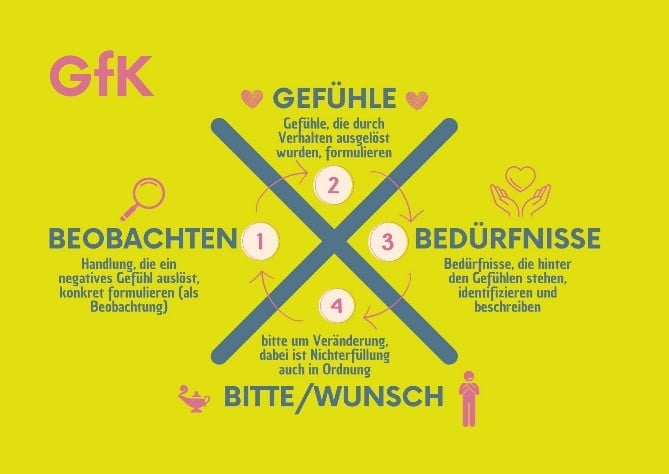
Noch ein Beispiel aus dem Leben?
- Beobachtung: »Mir ist aufgefallen, dass du zu den letzten drei Teamsitzungen rund 20 Minuten zu spät gekommen bist «
(statt Bewertung in Kombination mit Verallgemeinerung: »Immer kommst du zu spät«) - Gefühl: »Das frustriert mich.«
- Bedürfnis: »Ich wünsche mir mehr Wertschätzung«
- Bitte: »Kannst du bitte pünktlich kommen?« (hier ist natürlich auch Raum um zu erfragen, woran das liegt und ob etwas helfen kann, den Wunsch zu erfüllen)
Wie Rudi Carell einst sagte: »Man kann nichts aus dem Ärmel schütteln, wenn wir vorher nichts reingesteckt haben.« Deswegen hier ein paar Einstiegsformulierungen für die vier Schritte. Allein diese nehmen schon Druck aus dem Gespräch und sorgen dafür, dass unser Gesprächspartner überhaupt zuhört und nicht direkt auf Gegenwehr geht.

Ich teile übrigens die Meinung von Expertinnen und Experten, die finden, dass es keinen Unterschied zwischen Privatleben und Arbeitsleben geben sollte, wenn es um wertschätzende Kommunikation geht. In beiden Sphären kann es oft schwierig sein, sachlich zu kommunizieren und zu argumentieren. Im Privaten muss man seltener harte Konsequenzen fürchten, wenn man einmal unüberlegt Dampf ablässt. Im Job kann man dafür den Menschen oft nicht aus dem Weg gehen, selbst wenn man das vielleicht möchte. Am Ende ist es aber doch beruhigend, dass ein Skill uns in beiden Lebensbereichen weiterhilft – und das in vier Schritten.
Zusammenfassung
Mit Gewaltfreier Kommunikation können im Arbeitsalltag nicht nur Konflikte schneller gelöst werden, sondern auch so, dass sich alle Beteiligten damit wohlfühlen. Wie das geht? Indem wir uns an unseren Bedürfnissen orientieren.
Den Beitrag als PDF zum Download. GfK – Kritikgespräch
Kritikgespräch ein Blogbeitrag